LaparoscopiaBILBAO
Menu Principal:
- Página principal
- PRESENTACION
- Equipo médico
- LAPAROSCOPIA
- ENDOSCOPIA
- VIDEOS
- Donde estamos y teléfonos
- Compañias asociadas
- Enlaces de interés
Gastrectomía tubular
LAPAROSCOPIA > OBESIDAD MORBIDA
GASTRECTOMIA TUBULAR
También llamada Tubo Gástrico (Sleeve Gastrectomy), Gastrectomía Tubular (Vertical Subtotal) y Manga Gástrica.
¿QUE ES TUBO GÁSTRICO POR LAPAROSCOPIA?
El Tubo Gástrico por Laparoscopia (TGL) es la primera parte de la operación del Cruce Duodenal (CD). El CD es la combinación de dos operaciones, con diferentes fines, desarrolladas en los últimos 50 años para tratar la obesidad:
- Gastrectomía Tubular o Tubo Gástrico. Con ella se reduce el tamaño del estómago en el 80% (Restrictiva) para así comer menos, y una segunda parte el
- Bypass Bilio-Pancreático, disminuyendo la longitud efectiva, absortiva, del intestino delgado y así la habilidad de absorber la comida ingerida (Mal-absortiva).
¿Porqué el TUBO GÁSTRICO POR LAPAROSCOPIA?
En los pacientes muy obesos con Índice de Masa Corporal (IMC) por encima de 60 y más de 200 kilos era casi imposible, o al menos de mucho riesgo se hacía la primera parte, el TGL y se esperaba a que perdieran mucho peso para continuar con bypass intestinal (bilio-pancreático).
Pero muchos pacientes perdían tanto peso que no era necesaria la segunda parte de la intervención y que el TGL había sido suficiente.
Por ello a muchos pacientes con IMC bajo, o sea obesos mórbidos, pero no super-obesos se les recomienda hacer solamente el tubo gástrico.
ANATOMÍA DEL APARATO DIGESTIVO Empezando desde la boca se explica la anatomía del aparato digestivo para poder comprender como funciona la operación:
1. Boca: Punto de entrada de la comida. Los dientes y la lengua mastican la comida y la empujan a la garganta para la deglución. La enzima amilasa de la saliva comienza la digestión de los azúcares y celulosas (carbohidratos)
2. Esófago: Lleva la comida al estómago. No tiene función digestiva.
3. Estómago: Mezcla la comida con el ácido y la saliva.
4. Píloro: Es una válvula que controla el vaciado del estómago. Su función ayuda a prevenir el síndrome de dumping
5. Intestino Delgado: Este tubo digestivo de unos 5 metros está entre el píloro y el intestino grueso (colon). El 95% de la digestión se realiza aquí y es la parte más importante del aparato digestivo.Se divide en 3 partes:
Duodeno: De unos 60 cm. La bilis del hígado y los enzimas pancreáticos (jugos digestivos) entran en este segmento.
Yeyuno: Es la parte media del intestino delgado
Ileon: Es la porción distal del intestino delgado.
El yeyuno e ileon son los segmentos donde se absorben los azúcares, proteínas y grasas, así como las vitaminas y los minerales.
6. Intestino grueso: Comienza al terminar el intestino delgado. Su función principal es absorber agua y almacenar las heces. Los nutrientes no se absorben aquí. El apéndice está al comienzo del colon.
7. Hígado: Los nutrientes que absorbe el intestino delgado van al hígado por la vena porta. Segrega la bilis que es necesaria para la digestión de las grasas.
8. Páncreas: Segrega los enzimas necesarios para digerir carbohidratos, proteínas y grasas.
¿CÓMO FUNCIONA LA DIGESTIÓN?
La digestión comienza en la boca con la amilasa de la saliva.
La comida llega al estómago, donde se para y se mezcla el ácido para empezar a romper los alimentos.
El vaciamiento del estómago está regulado por el píloro.
La digestión y absorción de los alimentos se realiza en el intestino delgado por la bilis que llega del hígado y los jugos pancreáticos y digestivos.
El agua se reabsorbe en el colon, que luego vacía las heces por el recto y el ano
¿CÓMO SE HACE LA OPERACIÓN DEL TUBO GÁSTRICO?
La operación se realiza por vía laparoscópica (lo que popularmente se conoce como Láser) y se reseca el 80-85% del estómago en la curvatura mayor, dejando la parte interna del estómago, en forma de un tubo, por eso se llama Gastrectomía Tubular o en manga, con una capacidad de 50-60 cc.
Se preserva el píloro, la válvula que regula el vaciado gástrico.
El estómago, con el tiempo, se dilatará hasta el doble de su capacidad.
No se ponen anillas que cierren el paso de la comida.
Para cortar el estómago se utilizan grapadoras lineales. Estos instrumentos aplican 3 filas de grapas a cada lado y al mismo tiempo cortan la pared del estómago. Las grapas, hacen que la operación sea segura al evitar sangrado y prevenir fugas. Y además las grapas se cubren con una línea de puntos de serosa para evitar, nuevamente, fugas.
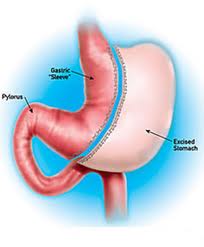
El estómago resecado se quita del paciente. No es recuperable. Pero el estómago no es una víscera esencial para el hombre y se puede vivir casi normalmente sin estómago.
Ventajas de esta operación: El estómago pequeño impide, restringe, la ingestión de comida excesiva debido a que el paciente se siente lleno muy pronto y deja de comer. Pero no hay anillas o cuerpos extraños que lo impidan.
El estómago que se quita NO ES REVERSIBLE, pero el estómago se distiende con el tiempo y permite una comida casi normal sin consecuencias serias a largo plazo. No se quita ni un centímetro del intestino delgado, la parte más importante del aparato digestivo. Los jugos digestivos (bilis, jugos pancreáticos e intestinales) no se pierden y no son alterados sino que son reabsorbidos.
RASGOS IMPORTANTES DEL TUBO GÁSTRICO
El estómago: Va a ser pequeño, de 50 - 60 cc, con la forma y el tamaño de un plátano, pero con el tiempo aumenta su tamaño para permitir comer una comida pequeña normal. ¡Pero no una gran comida!
La parte del estómago que se quita no es reversible, pero esto no tiene importancia clínica posterior.
Disminuye la incidencia de úlceras anastomóticas: Las úlceras anastomóticas ocurren cuando el intestino se une al estómago en el bypass gástrico. Al haberse reducido el tamaño del estómago y la producción de ácido también se disminuye la posibilidad de úlceras después de la operación.
No hay síndrome de dumping: Esta complicación ocurre cuando los líquidos y comida con gran cantidad de azúcares vacía en el intestino delgado en el bypass gástrico. Causa mareo, sudoración y sensaciones desagradables que hacen que los pacientes eviten tomar azúcares.
El píloro: No se quita ni se deriva. Sigue funcionando normalmente, controlando el vaciado del estómago y evitando el síndrome de dumping del bypass gástrico. Permite, también, la reversibilidad del intestino delgado a una posición normal si fuera necesario.
SUPLEMENTOS DESPUÉS DE LA CIRUGÍA
Calcio. NO hay que suplementar el Calcio
Multi-vitaminas. Se debe tomar multi-vitaminas a diario con ácido fólico y vitamina B12.
EMBARAZO No debes quedar embarazada durante los 18 meses primeros después de la operación. Hay que usar un sistema de control de la natalidad efectivo. Todos los pacientes que pierden peso de forma rápida están de alguna manera desnutridos. La desnutrición de la madre puede impedir el desarrollo correcto del feto. Se debe posponer el embarazo hasta que el peso esté estable. Las embarazadas después de una operación de GTL necesitan atención especial del ginecólogo y del cirujano que la operó. Muchas mujeres han tenido embarazos y partos normales después del CD pero necesitan ser seguidas con más cuidado para adecuar sus necesidades de vitaminas, minerales y proteínas. El ácido fólico, una de las vitaminas del grupo B, se ha visto que previene los defectos del tubo neural en los fetos. Un aumento de la ingesta de ácido fólico previene el riesgo de anencefalia o espina bífida en un 50-70% si las mujeres toman mucho ácido fólico en los primeros meses del embarazo. Toma 400 mg de ácido fólico diariamente (que es el estándar en las grageas de multivitaminas). Muchas mujeres obesas han tenido problemas de fertilidad y la cirugía de la obesidad se lo ha resuelto, pero después de la cirugía no deben quedarse embarazadas hasta que el peso no se ha estabilizado.
RIESGOS Y COMPLICACIONES
La mayoría de los pacientes no tienen problemas con la operación, pero toda operación tiene riesgos.
Los pacientes obesos por su misma enfermedad y otras acompañantes (diabetes, hipertensión, apnea, coronariopatías, etc.) tiene más riesgos en las operaciones que las personas normales.
Los riesgos a corto plazo son los que ocurren en el hospital o en el primer mes después de la cirugía.
Los riesgos de toda cirugía son infección, trombosis, hemorragia y pulmonía.
La mortalidad de la cirugía de la obesidad es baja, pero es menor que la que sufren los pacientes con obesidad mórbida en lista de espera para ser operados.
Las posibles complicaciones más importantes son:
Escapes o fugas.
Un escape es una perforación, un agujero, del estómago o del intestino en cualquier lugar que haya suturas o grapas. Todos estos puntos se prueban durante al operación inyectando un líquido teñido de azul, el azul de metileno.
Y ningún paciente sale de quirófano con una fuga porque la prueba se realiza varias veces antes de terminar la operación. Pero las fugas pueden ocurrir después. Además se hacen radiografías de control para detectarlas antes del alta. No todas ellas necesitan operación si están bien drenadas. Pero en algunas hay que reoperar y eso significa una estancia postoperatoria prolongada e importante tratamiento médico.
Pueden ser causa de peritonitis y muerte. Afortunadamente esta complicación no es frecuente.
Trombosis en las piernas.
Todos los pacientes tienen un riesgo después de cualquier operación de desarrollar trombos en las venas de las pantorrillas. Y el obeso mórbido mucho más.
Para evitarla se pide al paciente estar levantado a las 2 horas de la intervención, mover mucho las piernas y se le pone heparina a diario durante 14 días para evitar dichas trombosis.
La trombosis, el trombo, si se suelta llega a la circulación pulmonar y produce un cuadro gravísimo que es el embolismo pulmonar.
¡El 50% de las muertes después de cirugía de la obesidad son producidas por éstos émbolos pulmonares!
Infección de las heridas o abscesos
Son muy raros a no ser que haya una fuga.
Durante la operación se toman medidas especiales para prevenirlo.
Algunos pacientes tienen un seroma, una colección de su grasa liquefactada en el subcutáneo de la herida y su tratamiento es drenaje abriendo parcialmente la herida.
La laparoscopia disminuye casi totalmente la incidencia de infecciones graves de la herida operatoria.
Problemas respiratorios.
Los pacientes deben dejar de fumar al menos dos semanas antes de la operación y se les da y enseña el Inspirómetro Incentivo para que hagan ejercicios respiratorios antes de la intervención y para que lo utilicen por al menos 2 semanas después de la intervención cada 10 minutos.
Algunos pacientes tienen dificultades al principio para tomar fluidos o comer debido a la hinchazón o edema de los empalmes.
Tomará solo líquidos durante 2 semanas después de la operación, la tercera semana toda la comida va triturada y a partir de los 21 días se pasa a una dieta normal.
Hemorragia
Es rara la utilización de sangre en las operaciones de obesidad. Sin embargo tenemos sangre cruzada en el banco de sangre. En los pacientes que han tenido ya operaciones previas la posibilidad de hemorragias es mayor por las adherencias del intestino y las cicatrices. No utilizamos sangre almacenada de los propios pacientes.
COMPLICACIONES A LARGO PLAZO
No debe haber complicaciones a largo plazo.
Diarrea: La diarrea no es una consecuencia permanente en el GTL. Algunos pacientes van estreñidos.
Mal aliento: No
Flatulencia: No
SEGUIMIENTO
Después del alta, se dará un informe completo informativo para el paciente y su médico de cabecera.
La gastrectomía tubular es la intervención para obesidad mórbida que necesita menos revisiones.
Los pacientes deben hacerse un análisis de sangre cada 3 meses durante el primer año para detectar posibles efectos secundarios
COMIDAS Y NUTRICIÓN
Proteínas:
Esta es la comida más importante para el organismo. El cuerpo necesita proteínas para mantener las funciones más importantes. No debe haber defectos en su absorción.
Grasas: No hay alteraciones de su absorción.
Carbohidratos:
Estos alimentos son la causa de que algunos pacientes ganen peso después de la cirugía porque los azúcares simples son muy fáciles de absorber.
Los carbohidratos están en la soda (Pepsi, Coca-cola), dulces, pizzas, jugos, bebidas azucaradas, helados, y las 4 P (pan, patatas, pasta y pasteles), frutas y postres. Procure evitarlos.
INDICACIONES de la GASTRECTOMIA TUBULAR LAPAROSCOPICA
Super-obesos de muy alto riesgo.
Así se consigue perder peso y luego en una segunda intervención hacer la parte intestinal del Cruce Duodenal.
Pacientes con otros problemas médicos graves a los que no estaría indicado realizar una técnica compleja y más extensa como el Cruce Duodenal (transplantados de órganos obesos, enfermos sin colon, cirróticos, etc.).
Pacientes de bajo IMC (35-45)
Pacientes que les ha fallado la banda gástrica, que es un material extraño en la abdomeny haya que retirarla.
Adolescentes a los que no quiere hacerse una cirugía agresiva.
Ancianos
Ventajas del tubo gástrico laparoscópico:
Operación restrictiva con material propio del paciente.
Menos tiempo operatorio.
Fácil recuperación.
Sin efectos secundarios graves excepto la disminución de la ingesta.
Se hace por laparoscopia.
Es la alternativa del balón gástrico.
Si no es suficiente su pérdida de peso, se puede, en un segundo tiempo, añadir la segunda parte del Cruce Duodenal, también por laparoscopia.
Inconvenientes del tubo gástrico laparoscópico:
Tiene riesgos como todas las operaciones.
No se conoce sus resultados a largo plazo.
No hay una operación perfecta para la obesidad. Todas tiene sus pros y sus contras.
El tubo gástrico por laparoscopia es una de las menos agresivas y con menos efectos secundarios.